院内感染対策指針
1.院内感染の定義について
院内感染とは、
- 医療機関において 患者が原疾患とは別に新たに、罹患した感染症
- 医療従事者等が 医療機関内において感染した感染症の事であり、病院感染(Hospital-Acquired infection)や医療関連感染(healthcare-associated infection)
と言われている。
院内感染は、人から人へ直接、又は医療従事者、医療機器、環境等を媒介して発生する。
特に、免疫力の低下した患者、未熟児、高齢者の易感染患者は 通常の病原微生物のみならず、感染力の弱い微生物によっても院内感染を起こす可能性がある。
このため、院内感染対策については、個々の医療従事者ごとの判断に委ねるのではなく院内全体として対策に取り組むことが必要である。
また、地域での感染対策ネットワークに参画し、院内感染の発生時に適切に対応できるよう、相互に支援体制の構築を図る。
2.感染制御対策のための基本的な考え方
本指針は、当院の感染制御対策の道標であり、本指針に従い、院内施設、各部署の状況に応じた日常の感染制御業務手順と簡明かつ具体的に感染対策マニュアルとして作成し、その遵守を全職員に周知徹底する。マニュアルの作成に当たっては 実践の可能性、科学的合理性、現実的有効性、経済効果などを考慮する。
但し、緊急を要する場合には、委員長の指示により変更する場合も可とする。
*本指針の閲覧について
職員は患者・家族との情報の共有に努め、患者およびその家族等が本指針の閲覧を求めた場合には、これに応じるものとする。感染対策マニュアルについても、閲覧,開示の請求の場合には速やかに応じる。
3.院内における感染制御のための委員会の設置と活動基準
院内感染発生を未然に防止すること、発生した感染症が拡大しないように可及的すみやかに、制圧、終息を図ることが大切である。その為に、院長が積極的に感染制御に関わり、院内感染防止対策委員会、中心となって、雇用形態にかかわらず、すべての職員に対して 組織的な対応と教育・啓発活動を行うものとする。
(1)院内感染委員会の構成・・・以下のとおり組織する。
- 院長が委員長を務める
- 院内感染管理責任者
- 薬局長
- 検査部門長
- 各部門長(看護部・放射線科・栄養科・施設科・医療相談室)
院内感染防止委員会は 感染対策に関する事項について、院長の諮問委員会であり、
各部門からの報告、検討、と組織的な方針決定の機関とする。
医療関連感染の防止と感染管理のために、下記の権限をICT(感染対策制御チーム)に権限を委任することを認める。
- 1か月に1度程度、定期的会議を開催する。緊急時は必要に応じて臨時会議を開催する。
- 具体的な院内感染対策を検討する。
- 日常業務化された改善策の実施状況を調査し、必要に応じて見直しする。
- 実施された対策や介入の効果に対する評価を行い、評価結果を記録、分析し、必要な場合は、さらなる改善策を講じる。
- 職員への周知と遵守率向上を図る。
- 院内感染対策委員会は、現場職員が自主的に各対策を実践し、自覚を持ってケアにあたるよう誘導し、教育啓発、動議付けする。
- 就職時初期教育、定期教育、必要に応じた臨時教育を通して、全職員の感染対策に関する知識を高め、重要性を自覚するよう導く。
- 医療安全対策を推進するため、感染管理責任者を配置し、感染対策チーム(ICT)の調整、感染対策
全般の総括を目的に、病院長直下の組織として、院内感染対策に関する「感染対策管理室」を設置する。
(2)感染管理対策室の設置と活動内容について
①感染管理室の構成等
感染管理責任者を中心とするICTのメンバーと場合によっては、病院長が必要と認めた者
②業務内容
- 感染対策マニュアルの作成・改訂
- サーベイランスの実施
- 院内ラウンドの実施
感染対策の実施状況の確認・改善
院内環境の確認・改善
感染症診療の支援 - 抗生物質使用のモニタリングと適正使用の推進
- 職員教育の実施
- 職業感染対策の実施
- 患者・家族・面会者への情報提供と説明
- アウトブレイク、あるいは異常発生の特定と速やかな対応策の実施
- 感染対策に関する架空の相談と指導
- 地域ネットワークや他の施設との情報交換・カンファレンスの実施
- 感染防止のための調査等に関する審議
- その他院内感染対策についての重要事項に関する審議
(3)感染対策制御チーム(ICT:インフェクションコントロールチーム)について
当院における感染管理・感染防止に係る日常業務を行う組織として、感染制御チーム(ICT)を設置する。院内感染状況の把握及び対策の確立に関し、迅速に活動を行う実働集団であり、感染対策の立案、実行、評価をする作業をする部会として、医師、看護師、薬剤師、臨床検査技師、などがチームを組んで活動する。
感染制御チームは院長直属の管理下の日常業務実践チームであり、必要に応じ、感染対策室と連携を緊急委員会招集や緊急対策の提案し、実際の対策実行することも可能とする。
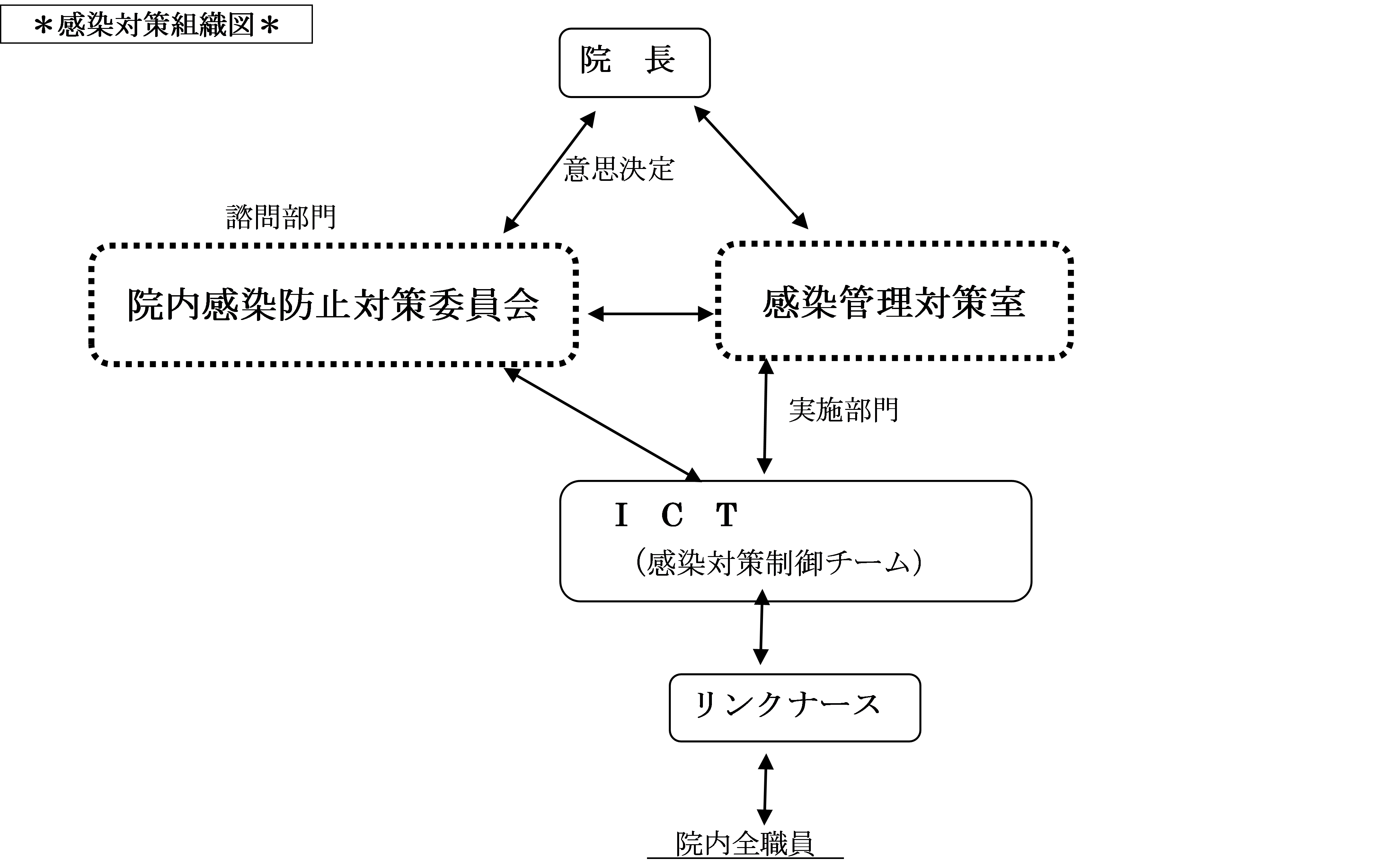
(4)感染制御チーム(ICT)のメンバーと役割と業務
≪ ICTのメンバー ≫
- 医師:ICD (Infection control doctor)
- 感染制御に関わる多くの職種の役割を把握すると共に、専門的な知識を基にそれら統合し、中心となって、効果的対策を実践する。
- 看護師(ICN)及び リンクナース
- 一定の条件を満たし、専門的知識と技術を取得し、院内で感染制御を実践できるものとする。
- 薬剤師(ICP)
- 主な業務は 抗菌薬や消毒薬の使用状況の把握、適正使用の指導、薬物治療モニタリング(TDM)消毒薬の抗微生物効果の評価、コンサルテーション・指導などであり、多剤耐性菌の増加への対応として重要となる。
- 臨床検査技師
- 臨床微生物学や感染小検査全般にわたる専門的な知識と経験を有し、実務的に院内の感染制御にあたる。
感染症の起因菌検索と薬剤感受性試験、疫学的検査、環境微生物検査・保菌者検査などの情報の提供が中心となる。 - その他事務的職員や栄養士等
- 事務的職員や栄養士等も必要によっては依頼することができる。
感染対策に係る必要物品の購入や保管、経費、広報のための文書作成等のため事務的業務や、食品衛生に関わる専門的な知識が必要な場合は 随時加わることとする。
≪ ICTの任務と役割 ≫
- 年間計画の作成と病院長への報告
- 年間計画の実行とアウトカムの評価と報告(予算等に関するところも含む)
- 感染実態の把握と対策立案のため、毎週1回程度の病棟ラウンドを行う
特別な侵襲のある処置や検査を行う部署へは2か月に1度程度のラウンドする - 必要な対象限定のサーベイランスの実施
- サーベイランス結果を病院長、感染対策委員会、病棟現場への報告と相談
- アウトブレイクの防止と発生時の早期特定及び制圧
- 職員への教育的(集団教育と個別教育)介入と物品等での現場への介入
標準予防策や手洗いなどの指導・教育 - 感染対策マニュアルの作成、更新、変更
- 職業感染対策防止と針刺しへの対応
- 結核,疥癬、MRSA,CDトキシン、MDRP等の交差感染防止対策(環境チェックを含めて)への介入
- 日常からの地域連携ネットワークへの参加とコンサルを受けたいときの連絡・相談にあたる。
- 予防接種や健康診断を通じての職員の健康管理と感染予防への介入
- 医療廃棄物の適正管理への介入
- 中央材料室等院内全体の部署の感染対策に関するコンサルテーションの実施
*責任者が迅速な対応が必要と判断し、感染対策委員長の指示を受けて、感染管理室・ICTメンバーとの協議により、迅速な対策を講じることも可とする*
4.院内感染対策における研修について
- 就業時の初期研修は院内感染担当者または、病棟責任者、または十分な実務経験を有する指導者が適切に行う。
- 継続的研修は、年2回程度開催する。また、必要に応じて、臨時の研修を行う。
これらは、職種横断的に開催する。 - 必要に応じて、学会、研修会、講習会など、施設外研修を受けた者の伝達講習を、適時施設内研修に代えることも可とする。
- これら、諸研修の開催結果、施設外研修の参加実績(開催,受講日時、出席者、研修項目、資料等)を記録保存する。
5.感染症の発生時の対応と発生状況の報告
(1)サーベイランス
日常的に当院における感染症の発生状況を把握し、必要に応じて感染制御対策に生かせるように、システム化する。カテーテル関連血流感染、尿路感染、入院時感染症検査(対象限定)サーベイランスを可能な範囲で行う。

(2)アウトブレイクあるいは異常発生
アウトブレイクあるいは異常発生は 迅速に特定し、対応する。
アウトブレイクの目安:同一病棟において、1例目の発見から、4週間以内に同一菌種による発症例が、3例以上特定された場合に院内感染のアウトブレイクとする。
要注意種
- メシチリン耐性黄色ブドウ球菌(MRSA)
- バンコマイシン耐性黄色ブドウ球菌(VRSA)
- 多剤耐性緑膿菌(MDRP)
- バンコマイシン耐性腸球菌(VRE)
- 多剤耐性アシネドバクター・バウマニ
- クロストリジウム・デフィシル → CDトキシン
- ESBL産生菌(Extended-Spectrum β-Lactamase)
(基質特異性拡張型ベータラクタマーゼ)
以上のような新種の菌が同定された場合には、1症例から報告し、標準予防策を徹底し、感染の機会を最小にできるよう努力する
対策
場合によって、ご家族に了承を得て、個室管理をする場合もある。
その決定は、主治医、病棟師長、感染責任者と協議した上で決定する。
夜間、責任者不在等連絡がとれない場合には、当直医・一般病床(障害者施設等)の夜間責任者看護師の判断に委任する。
*必要に応じ、オンコールする。
6.院内感染対策推進方策等
標準予防策
汗を除くすべての血液、体液、分泌物、排泄物傷のある皮膚、粘膜は感染があるものとして対応することで、患者及び 医療従事者双方の感染リスクを低減するために実施する
(1)手指衛生
- 感染制御の基本である“手指衛生”の重要性を認識して、遵守率が上がるような教育や介入を行う。
- 手洗い、あるいは手指消毒のための設備備品を整備し、患者ケアの前後には必ず手指衛生を遵守する。
- 手指衛生の基本は手指消毒用アルコール製剤のよる擦式消毒、もしくは石鹸と流水による手洗いを行う。
- 目に見える汚れがある場合には 石鹸と流水による手洗いを行う。
- 必要に応じて、個人持ちの察式手指消毒用アルコール製剤を使用し、必要時すぐに使用できるようにする。
- 下記の手指衛生が必要な5つのタイミングについて、啓発を進める。
*手指衛生が必要な5つのタイミング*
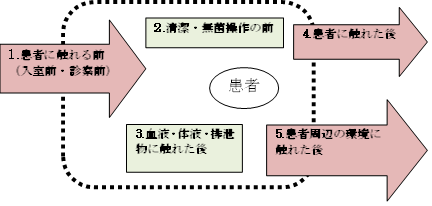
(2)微生物汚染経路遮断
個人防護具(Personal Protective Equipment:PPE)
- 血液や体液などで衣服が汚染される可能性がある場合は、PPI(手袋、ガウンまたはプラスチックエプロン、ゴーグル等)が適切に配備され、正しく認識、遵守される
- 呼吸器症状のある場合には、咳による飛沫汚染を防止するために、サージカルマスク着用要請して、汚染の拡散防止を図る。(エアロゾルが発生する行為の必要がある場合は ゴーグルやキャップの装着をする)
- 咳エチケット(呼吸器衛生)
呼吸器感染の兆候や症状のある患者や飛沫の汚染を自身の腕や紙で遮り、散防止する。
(3)環境のチェック
患者環境は、常に清潔に維持することが大切である。
- 限られたスペースを有効利用して、清潔と不潔との区別を心掛ける。
- 流しなど水場の排水口や湿潤部位は必ず汚染しているものとして、水の跳ね返しに留意する。
- 床から近い棚(30©以内)には清潔な器材を保管しない。
- 手の高頻度接触部位は 1日1回以上清拭又は必要に応じて、消毒する
- 畜尿や尿量測定が不可欠の場合には、汚物室などの湿潤部位の日常的な消毒や衛生管理に 配慮する。
- 患者環境は質の良い清掃の維持できるように、委託業者にも感染制御の基本的知識に関する教育を行う。
- 薬剤、医療器材の長期保存は避け、施錠可能な、安全な場所に保管する
- 手洗いしやすい環境となっているか、ペーパータオル、手指消毒剤の設置、ハンドケア用品の整備状況を確認する。
- 個人防護具(PPE)の適切な設置や使用がなされているか確認する。
- 浴室やシャワー室では 湿潤環境をできるだけ乾燥させた状態に保つ。
- 医療従事者の意識のもかかわる場合があるので、現場職員の意識付け、外部委託業者に対しても意識できるように配慮する。
(4)防御環境の整備
易感染性の患者を病原微生物から保護することも重点とする。
- 患者配置を決定する場合は、感染性微生物の伝播の可能性を考慮する。
- 下記の原則に基づいて患者配置を決定する。
- 既知又は未知の感染性微生物の伝播経路
- 感染患者における伝播の危険因子
- ほかの患者に医療関連感染が発生した場合の危険性
- 個室利用の可能性と専用の器材を使用する。
- 同じ感染症患者とのコホーティングする
(5)患者ケアに使用した器材・器具・機器の取り扱い
- 血液や体液で汚染した器材は、皮膚や衣服、環境を汚染しないように取り扱う。
- 再利用する器材は、ほかの患者ケアに安全に使用できるように適切に処理する。
- 滅菌や消毒に先立ち、有機物を除去するための洗浄をする。
- クリティカル器材は 滅菌する。
- セミクリティカル器材は高水準消毒(又は中水準でも可)を行う
- ノンクリティカル器材は低水準を行う。
- 使用現場では 一次洗浄は行わず、中央材料科部門で一括処理する
- 患者周辺の環境表面は 汚染やほこりが無いように清掃する。
手がよく触れる環境表面(ベッド柵、床頭台、ドアノブ、水道のコック、手すり等)は他の環境表面より頻回に清掃する。 - リネン類は汚染を広げないように扱い、80℃10分又は次亜塩素酸ナトリウムによる処理を行う。
(6)消毒薬の適正使用
適用対象と対象微生物とを考慮した適正使用とする。
- 生体消毒と環境消毒は区別して使用する。
- 生体消毒役は皮膚の損傷、組織損傷などに留意して適用する。
- 塩素製剤など環境に使用する場合は、その副作用に注意し、濃度の高いものを広範囲に使用しない。
高水準消毒薬は、環境消毒には使用しない。
(7)抗菌薬適正使用
不適正に使用すると、体制株を生み出す危険性がある。対象微生物を考慮した、可能な限り短い投与期間が望ましい。
- 対象微生物と対象臓器の組織内濃度を考慮した適正量の投与を行う。
- 感受性検査結果に基づく抗菌薬選択を行う。
- 必要に応じた血中濃度測定により 適正、効果的な投与を行う
- 特別な 例以外は 1つの抗菌薬を長期間使い続けることは避ける。
- 特定抗菌薬(広域スペクトラムを有する抗菌薬や抗MRSA薬等)については、届出制とする。
- VRE,MRSA,MDRP,CDなどの特定の多剤耐性菌を保菌していても、無症状な症例に対しては、抗菌薬の投与による除菌は行わない。
- 施設による、感受性パターンを把握しておく。
(8)安全な注射手技
- 薬剤調剤時や投与時は無菌操作を遵守し、患者に使用される薬剤、針、やシリンジなどの汚染を避ける。
- 薬剤調剤時や投与時は、その都度使い捨ての注射針やシリンジを使用する。
- 輸液セットも個人別、単回使用とする。
- 単回使用のバイアルやシリンジは複数患者に使用せず、残液は使用しない。
- 複数回使用バイアルを使用しなければならない場合、使用する針やシリンジはその都度、新しいものとする。
- 輸液バッグや輸液ボトルは無菌状態が損われることが疑われた時点で破棄する。
- 薬剤準備のエリアと血液汚染の可能性のあるエリアは、物理的に遮断する。
(9)職業汚染防止
針刺し、切創、皮膚・粘膜暴露予防
- 使用済みの注射針は リキャップせずに使用後直ちに鋭利器材廃棄容器に捨てる。
- 安全装置付き器材を導入する。
- 血液や体液など、これらによる汚染物、あるいは損傷している皮膚や粘膜に触れる場合手袋を着用する。手を外した直後は 手指衛生をする。
- 血液や体液等で衣服が汚染しそうなときには、ガウンやプラスチックエプロンを着用する。
- 血液や体液などの飛沫が 目、鼻、口を汚染しそうなときには、マスクやゴーグル、フェイスシールドなどを着用する。
血液や体液などに暴露される可能性がある職員は B型肝炎ワクチン接種を推奨する。
1度のワクチン接種(3回)で陽性とならなかった場合には、再度接種する。
(10)患者への情報提供と説明
- 患者本人及び患者家族に対して、適切なインフォームドコンセントを行う。
- 疾病の説明とともに、感染防止の基本についても説明し、理解を得た上で、協力を求める。
必要に応じて、感染率など情報を公開する。
(11)多剤耐性菌感染制御のための体制の強化に努める
・用語の定義
- 医療関連感染
- 医療を受ける前には存在せず医療に関連して発生した感染を指す。
- 「感染」
- 病原体の宿主への侵入に対して防御反応が発生した状態であり、何らかの症候が宿主に現れた場合を「感染症」と呼ぶ。
- 「定着」
- 宿主に侵入した感染を引き起こした病原体が 宿主の免疫機構により排除されずに持続的に宿主に存在する状態。伝播した病原体が、宿主の生体防御反応を上回る場合に感染が成立する、
- 「伝播」
- 病原体が 他の個体へ拡散することをいう。
・耐性
先天的な自然体制と獲得耐性に分類される。
突然変異と外来性の耐性遺伝子獲得により生じる。
・要注意耐性菌
- ESBL
- 気質特異性拡張型βラクタマーゼ
- MBL
- メタロβラクタマーゼ
- CRE
- カルバペネム耐性腸内細菌科細菌
- CRP
- カルバペネマーゼ産生腸内細菌科細菌
- MDRP
- 多剤耐性緑膿菌
- MDRA
- 多剤耐性アシネトバクター属菌
- CDトキシン
- クリストリジウムの毒素
・伝播経路
基本的には、接触感染。接触感染防止対策。PPEの徹底。
グラム陰性桿菌は 主として水回りを介してブレイクするので、管理を厳重に。動物由来の感染源となる場合がある。
ラクタマーゼ産生菌は 海外からの輸入感染例もある。
・伝播予防策: 標準予防策
手指衛生とPPEの適切な使用。
個室管理、同一感染患者のコホート化が望ましい。
・接触予防策の解除
3回以上連続の陰性で、解除可ではあるが、 患者の状態(免疫力の低下や抗菌薬の投与)等を考慮した形での 解除とする。
再発症する場合が多いので、注意して解除とする。
・日常の環境管理
グラム陰性桿菌と 腸内細菌科細菌は 湿潤環境を好むが 乾燥表面でも長時間生存可能であるという報告もある。
患者エリアの日常清掃は 消毒剤(アルコール又は次亜塩素酸ナトリウム)にて行う。
腸内細菌科細菌の感染症患者のトイレ使用は、個別対応とするか、都度の消毒を実施する。自ら、管理が可能な患者の場合は、 教育、指導し適切な保清状態を保つ。
高頻度接触面(ベッドの手すり、電灯のスイッチ、病室内テーブル、ドアノブ、手が触れる医療器具類)は特に。日常的に適切な消毒剤を使用し、清掃する。
場合によっては、清掃職員への教育指導も行う。
乾燥機を適宜利用し、患者エリアで使用する器具の湿潤状態が持続することを避ける。
・抗菌薬の適正使用の推進を図る。
*外来診療時の抗菌薬使用につては、抗微生物薬適正使用の手引きを基準として、医師の判断を優先として、対処する。(厚生労働省健康局結核感染課より発令)
*入院患者の場合には 高齢者、易感染者、重篤な既往症あり等の場合が多いので、抗菌薬の選択には、決められた段階を踏むことが難しい症例もあるため、主治医の判断を第一優先とする。
ただ、治療期間の遅延や重複処方等は避けるべきであるため、ICTの中で継続的に見守りし、院内感染対策委員会への医師の申請、報告を受けるものとする。
・アウトブレイク時の対応
多剤耐性グラム陰性菌に対しては 保菌も含めて、1名でも分離されたら、アウトブレイクを疑い、周辺患者の保菌のスクリーニング、過去の既往確認、他の患者への伝播防止対策を検討する。
・リスク因子の早期発見と積極的監視培養の実施
定着している多剤耐性グラム陰性桿菌の早期発見のため、積極的監視培養が有用である。リスクの状況は 時間の経過とともに変化するため、定期的に評価する。
7.その他の感染対策推進のために必要な基本方針
- 感染対策マニュアルはICTで作成し、改訂し、委員会に報告、職員に周知する
- 全職員が医療従事者として健康管理に努め、職業感染を予防する。
- 予防接種(病院が推奨するワクチン接種)に関して、可能な限り参加する。
医療安全管理指針
1.医療安全に関する基本的な考え
(1)組織として医療安全に取り組む
医療安全を個人の努力や気づきを中心に捉えるのではなく、組織的な活動で捉え、組織横断的に取り組む。また、個人の責任追及ではなく、組織内のシステムの観点から再発を防止に取り組む。
(2)職員が医療安全に取り組む環境を整備する
職員が医療安全に関する正しい知識に理解と技術を向上させるための教育研修環境を整備する。
(3)患者・家族とともに取り組む
安全な医療の提供を実現するためには、患者・家族の理解と参加が重要であり、提供する医療について患者・家族に十分に説明し、相互に協力する関係を基本とする。
【用語の定義】
- 「医療事故」
- 当院の職員が患者に提供した医療処置を起因として起きた、管理者(病院長)の予期せずに発生した「死亡」である。
つまり、院内で起きた「有害事象」を「インシデント」として報告し、その中で中~高度な障害を起こし、治療等の必要が出た場合に「アクシデント」とする。
2.医療安全管理委員会の設置
前提の目的を達成するために、当院に「医療安全管理委員会」を設置する。
(1)医療安全管理委員会の構成は以下に揚げる者とし、院内に掲示する。
- 院長(委員長を務める)
- 医療安全推進者(兼任可):委員会内の者が兼務する
- 看護部門の代表者
- 薬局長(医薬品管理責任者)
- 事務長
- 放射線技師長
- 検査技師長
- 栄養科長
- 施設課長
- 医療機器管理責任者:委員会内の者が兼務する
- その他医療安全管理に必要な職員
(2)安全管理委員会の任務と運営
医療安全委員会は、管理者の命を受け所掌業務についての調査、審議するほか、管理者承認されたものについて実行し、結果を管理者に報告するものとする。
- 医療安全管理委員会は原則として月1回程度開催する。但し、委員長が必要と認めるときは その都度、開催する。
- 本委員会は定例会として、院内感染対策委員会と同時に開催することができる。
【所掌業務】
医療安全管理委員会は次に揚げる事項を所掌する。
- 安全対策に関する事項
- インシデント・アクシデント事例を報告書で収集、分析、再発防止策の検討・策定、実施を確認し、防止対策実施後の評価に関すること
- 療安全対策のための職員に対する指示に関すること。
- 医療安全対策のための研修プログラムの検討及び実施、広報、記録に関すること。
- 医療安全管理委員長は必要と認めるときは、参考人として関係職員の出席を求め、意見を聴取することができる。
- 医療事故の該当性についての意見の提言
患者の死亡が予期しなかった死亡要件に該当するか否か、院長に対し、意見を述べることができる。 - 医療事故の再発防止策の策定。
【医療安全推進者】
医療安全対策に資するために、「医療安全推進者」を置く。
医療安全推進者は以下の権限を与えられる。
- 「インシデント、アクシデント」事例の報告の管理を行う。
- インシデント報告により収支した事例について、医師を含む関係職員への面談、事実関係調査を行う。
調査の目的は医療安全であり、個人の責任を追及するものではないことを説明する。 - 報告書以外からもリスクを把握し、医療安全管理委員会への報告を行う
- 委員会で策定した防止策の実行指導・支援・改善点検を行う。
- 医療安全対策に関する情報収集・職場点検・院内調整を行う。
- インシデント報告により収集した事例の分析及び防止策の策定する際の調整、まとめ役となる。
- 医療安全活動内容について医療安全管理委員会に報告する。
【職員の責務】
職員(院内に従事するすべての者)は日常業務において医療の安全と安心を確保するために、利用者との信頼関係を構築するとともに医療事故の防止に努めなければならない。
【医療安全管理室の設置】
委員会で決定された方針に基き、組織横断的に院内の安全対策を担うために医療安全管理室を設置する。
- 各部門より任命された者が専任として構成する。
- 医療事故や安全で適切な医療行為に影響のある事象が発生した時点で委員長に報告の上、医療安全管理委員会に召集できるものとし、緊急性の事案に関しては医療安全推進者と安全管理室が問題解決にあたる権限を持つ。
- 外部・有識者支援体制について
医療事故・有害事象等の発生の場合、委員内の委員会のみでの対応が困難である場合や専門の有識者の意見や支援がほしい場合については、下記の支援を可能とする。
- 駅前交番
- 110番 04-7164-5033
- 柏消防署
- 119番又は緊急通報装置 04-7133-0109
- 柏市保健所
- 04-7167-1265
- 柏市医師会
- 04-7128-5551
- 千葉県医師会
- 043-242-4271
- 顧問弁護士
【柏総合法律事務所】 - 04-7167-2689
3.医療安全に関する職員への教育・研修に関する基本方針
すべての職員が安全な医療の提供の重要性を認識し、積極的に安全を推進していくために、職員をはじめ様々な場を通じて、医療安全管理に関する教育や啓発に努める。
- 組織全体に共通する安全管理に関する内容について、年2回程度研修を実施する。
- 研修会に出席できなかった場合は研修の資料・動画を配布、視聴し、周知を図る。
- 研修の内容、概要(開催日時・出席者・研修内容・アンケート結果)を5年間保管する。
4.事故報告等の改善方策の基本方針
医療事故の現状把握や事故防止対策のために、インシデント・アクシデント報告を収集する。
(1)職員は下記の事項に遭遇したときには診療録・看護記録等に基き、所定の様式を使用し、速やかに報告する。
*インシデント・アクシデント分類表を参照する*
- 患者に影響は及ばなかったが 発見や対応がおくれれば患者に有害な影響を与えたと考えられる場合。
- 過失の有無を問わず、患者に予期しない医療事故や有害事象が発生した場合。
- 患者家族からの訴えや日常業務の中で リスクがあると考えられる状況の場合。
(2)報告された事例への対応
報告された事例の緊急性、重大性を判断し、以下のように対応する。
- 病院として迅速な判断が求められる事例(特にアクシデント報告例)については、医療案管理委員会で検討する。
- インシデント事例(ヒヤリ・ハット事例)については 各部署において原因・要因分析を行い予防対策、改善の立案、評価を行う。
- 発生したインシデント事例が複数の部署にかかわる事例の場合は 安全管理委員会にて情報の共有し対策を検討する。
- 対策等の周知については、医療安全管理室より各部署や病院内にフィードバックする。
【記録の保管】
医療安全管理委員会の議事内容をはじめとした、院内における医療事故等に関する前各項に定める活動の一切の諸記録は5年間保管とする。
【個人情報の保護】
医療安全対策委員会は個人情報保護のため、以下の事項を遵守する。
- 医療安全委員は委員会活動の中で知リ得た事項に関しては委員長の許可なく他に漏らしてはならない。
- 医療安全管理委員は 委員長の許可なく、インシデント・アクシデント報告書、統計分析資料、議事録、紛争等の資料を複写したり、研修・研究等で利用してはならない。
【医療安全管理のためのマニュアルの作成】
医療安全管理委員会はインシデント報告、クレーム報告、事故報告等された事象を通して、職員の積極的な参加を得て、できる限り早く、具体的なマニュアル(下記に示した)を作成し、必要に応じて見直しを図る。
作成されたマニュアルは 更新に合わせて、委員会に報告し、すべての職員に周知するよう努める。
- 院内感染対策指針・マニュアル
- 医薬品安全使用アニュアル
- 輸血マニュアル
- 褥瘡対策マニュアル
- 防災・業務継続計画
- 暴力対応マニュアル
- 重大事故発生マニュアル
- ストレスチェックマニュアル
- 患者サポート室規約・マニュアル
- 個人情報保護マニュアル
- 死亡者報告体制規約
5.医療事故発生時の対応に関する基本方針
医療事故が発生した場合には、委員長は院内の事故調査委員会を発足させ、医療事故に至る全過程、原因等に関しての調査を指示し、その報告内容を医療事故調査支援センターに報告しなければならない。
この医療事故調査活動は 医療安全の確保を目的とし、組織及び個人の責任追及の結果を招いてはならない。
【死亡者の管理者への報告体制】
院内の死亡者は、全例の死亡状況について、病院の管理者に文書をもって報告する。その際に、下記の事項について確認し、死亡宣告した医師により報告する。
- 患者に発生したか。
- 当院職員が提供した処置等に起因するものではなく、病気を起因する死亡であるか。
- 病院管理者もしくは受け持ち医が予期した結果であるか。
- 具体的な死亡時の状況について
6.従事者・患者間の情報共有に関する基本方針
本指針は患者・家族からの閲覧の求めがあった場合にはこれに応じる。また、院内で閲覧できるように配慮する。
7.患者からの相談対応に関する基本方針
患者・ご家族からの相談・苦情にお応じられる体制を確保するために、院内に「患者相談窓口」を設置する。患者サポート体制の一環として、サポート要員が兼ねる。また、相談によって、患者・家族が不利益を受けないように配慮する。
8.その他医療安全推進に必要な事項
前項にに述べた「医療安全マニュアル」に基き、全職員が業務の遂行にあたり安全な医療の提供を目指うためにつねに遵守するものである。
随時の内容の更新を図り、周知徹底を図る。
※横にスクロールできます。
| 分類 | 影響度 | 傷害の持続性 | 障害の程度 | 内容 | |
|---|---|---|---|---|---|
| インシデント | レベル0 | なし | なし | エラーや医薬品・医療器具の不具合がみられたが患者には実施されなかった | |
| レベル1 | なし | 実害なし | 何らかの影響を及ぼした可能性はあるが実害はなかった。 | ||
| レベル2 | 一過性 | 軽度 | 何らかの影響は及んだが 処置や治療は行われなかった (バイタルサインの経度変化、観察の強化安全確認の検査などの必要性は生じた) |
||
| レベル3 | a | 一過性 | 中程度 | 簡単な処置や治療を要した。(消毒、湿布、皮膚の縫合、鎮静剤の投与など) | |
| アクシデント | レベル3 | b | 一過性 | 高度 | 濃厚な処置や治療を要した(バイタルサインの高度変化、人工呼吸器の装着、入院に数の延長、外来患者の入院、骨折など) |
| レベル4 | 永続的 | 高度 | 永続的な障害や治療を要した(有意な機能障害や美容上の問題を伴わない、伴う両者を含む) | ||
| レベル5 | 死亡 | 死亡(原疾患の自然な経過によるものを除く) | |||
